गाय-भैंस में मास्टाइटिस (Mastitis): ABST आधारित “सही एंटीबायोटिक” से तेज़ और किफायती इलाज
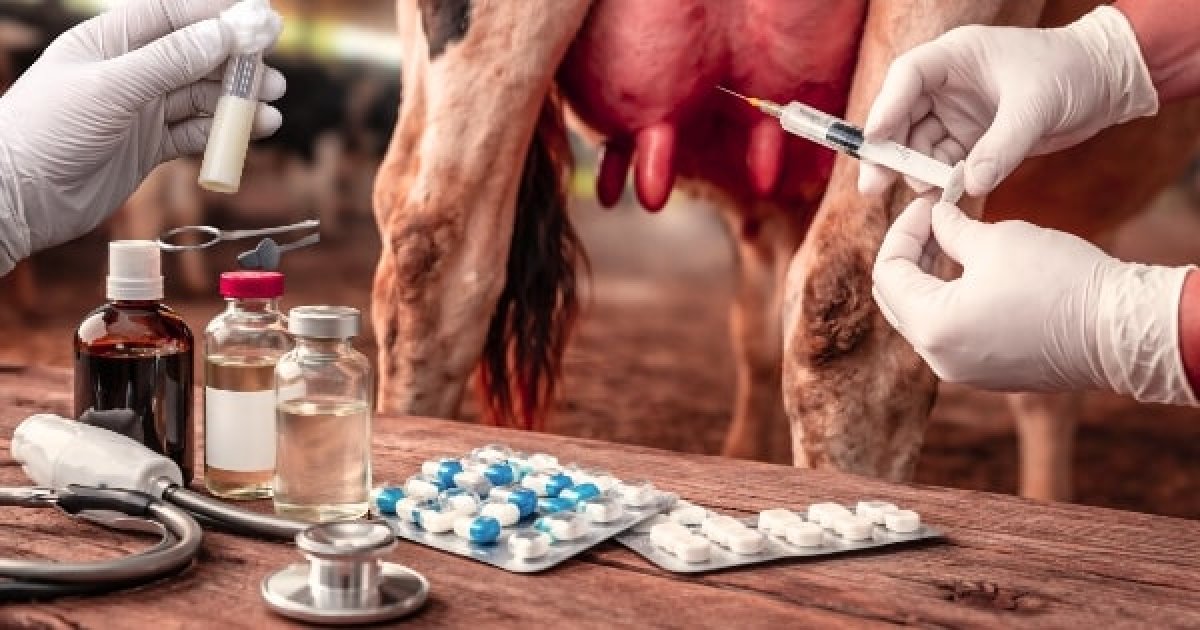
मास्टाइटिस में ABST क्यों जरूरी है? 5ml सिरिंज से सही दूध सैंपलिंग, रेजिस्टेंस के कारण, और Vet-guided Levofloxacin–Gentamicin की भूमिका—विस्तृत गाइड।
नोट: यह लेख Registered Veterinarians के लिए क्लिनिकल-स्टैंडर्ड जानकारी देता है, लेकिन भाषा ऐसी रखी गई है कि पशुपालक भी बीमारी, जांच और सही दिशा समझ सकें। लेख में कुछ दवाओं के नाम/श्रेणी का उल्लेख है, पर उपयोग/डोज पशुपालक स्वयं न करें।
1) मास्टाइटिस: “थन की सूजन” नहीं, एक बहु-कारक (Multifactorial) रोग
मास्टाइटिस का अर्थ है थन-ग्रंथि (Mammary gland) में सूजन – जो प्रायः संक्रमण (infection) से जुड़ी होती है। व्यवहार में हम इसे दो व्यापक श्रेणियों में देखते हैं:
- Clinical mastitis: थन में गर्माहट/दर्द/कठोरता, दूध में फ्लेक्स/थक्के/पानीपन, पशु में बुखार/सुस्ती, भूख कम होना।
- Subclinical mastitis: बाहरी लक्षण नहीं के बराबर, लेकिन SCC बढ़ता है, दूध उत्पादन/क्वालिटी गिरती है, बार-बार रिपीट होता है।
क्लिनिकल केस में कई बार बीमारी केवल एक क्वार्टर तक सीमित रहती है, पर कई केस मल्टीपल क्वार्टर (दो या अधिक) में फैल जाते हैं। मल्टीक्वार्टर का अर्थ अक्सर यह होता है कि:
- बैक्टीरियल लोड अधिक है,
- मिल्किंग हाइजीन/क्लस्टर/हाथ से क्रॉस-कंटैमिनेशन हुआ है,
- पशु की इम्युनिटी दब गई है,
- या रोगजनक (pathogen) अधिक इन्वेसिव/टॉक्सिजेनिक है।
आर्थिक नुकसान: मास्टाइटिस सिर्फ दूध घटाता नहीं, बल्कि दूध में फैट/एसएनएफ/टेस्ट बदलता है, एंटीबायोटिक residue का जोखिम बढ़ाता है, और कई बार क्वार्टर स्थायी रूप से “फाइब्रोस्ड” हो जाता है। रिपीट केस में culling तक की नौबत आती है।
2) मास्टाइटिस के मुख्य कारण: रोगजनक + मेज़बान + पर्यावरण
2.1 रोगजनक (Pathogens) – संभावित बैक्टीरिया और अनुमानित भागीदारी
फील्ड में अधिकांश (लगभग 85–90%) केस बैक्टीरियल होते हैं। क्षेत्र, मौसम, फार्म मैनेजमेंट, मिल्किंग सिस्टम (हाथ/मशीन), और ड्राई-पीरियड मैनेजमेंट के आधार पर pathogen profile बदल सकता है। सामान्यतः अनुमानित पैटर्न:
- Staphylococcus spp. (विशेषकर S. aureus): ~35–45% (चिरकारी/रिपीटिंग केस का बड़ा कारण)
- Streptococcus spp. (agalactiae, dysgalactiae, uberis): ~20–30%
- Coliforms (E. coli आदि): ~15–20% (अकस्मात, बुखार/टॉक्सिन-ड्रिवन)
- Klebsiella, Pseudomonas आदि: ~5–10% (हाइजीन/पानी/बेडिंग/उपकरण से जुड़े, कई बार मुश्किल)
क्लिनिकल संकेतों से अनुमान: (यह 100% नहीं, पर decision-making में सहायक)
- पानी जैसा दूध + तेज बुखार + अचानक गिरावट: अक्सर coliform/टॉक्सिन भूमिका
- बार-बार वही क्वार्टर + रेशेदार/कठोर थन: Staph aureus की संभावना
- धीमे-धीमे बढ़ता केस, मिल्किंग से फैलाव: Streptococci की संभावना
2.2 मेज़बान (Host factors)
- उच्च दुग्ध-उत्पादन (high yielding) पशु में जोखिम अधिक
- प्रसव के आस-पास (periparturient) इम्युनोसप्रेशन
- नकारात्मक ऊर्जा संतुलन (NEB), खनिज कमी, विटामिन E/सेलेनियम की कमी
- टीट-एंड के घाव/क्रैक, पुराने संक्रमण
2.3 पर्यावरण/मैनेजमेंट (Environment & Management)
- गीली/गंदी bedding, गोबर-युक्त फ्लोर
- मिल्किंग से पहले/बाद टीट डिपिंग न होना
- क्लस्टर/हाथ/कपड़े से क्वार्टर-टू-क्वार्टर फैलाव
- ड्राई-पीरियड थेरेपी का अभाव
3) रोग-विज्ञान (Pathogenesis): थन में संक्रमण होता कैसे है?
मास्टाइटिस का प्रवेश-द्वार प्रायः teat canal है। milking के दौरान टीट स्फिंक्टर थोड़े समय के लिए खुलता है। यदि इस समय स्वच्छता कम हो, तो बैक्टीरिया टीट कैनाल में प्रवेश कर सकते हैं।
एक बार प्रवेश के बाद:
- बैक्टीरिया alveoli/duct system में बढ़ते हैं,
- स्थानीय सूजन-प्रतिक्रिया (inflammatory response) सक्रिय होती है,
- WBC influx बढ़ता है (SCC बढ़ता है),
- दूध में फ्लेक्स/थक्के/सीरम-लीकेज होता है।
Coliform mastitis में कई बार टॉक्सिन्स के कारण systemic signs बहुत तेज होते हैं, जबकि कुछ Staph cases में systemic signs कम और chronicity अधिक होती है।
4) “ब्लाइंड एंटीबायोटिक” कल्चर क्यों फेल हो रही है?
कई क्षेत्रों में वर्षों से एक जैसी दवाएँ बार-बार प्रयोग होती रहीं, जैसे:
- Ceftriaxone, Cefoperazone (± Sulbactam/Tazobactam), Amoxicillin-clavulanate आदि का बार-बार उपयोग
- इंट्रामैमरी थेरेपी को कम महत्व
- अधूरा कोर्स/गलत डोज
परिणामस्वरूप bacteria के अंदर resistance mechanisms विकसित होते हैं (beta-lactamase उत्पादन, efflux pumps, target site बदलाव आदि), और फिर “महंगी” दवा भी असर नहीं करती।
यहाँ एक कठोर सत्य: कई बार महंगी दवा इसलिए नहीं चलती क्योंकि वह “कमज़ोर” है, बल्कि इसलिए कि वह गलत चुनी गई है।
5) ABST क्या है और क्यों ज़रूरी है?
5.1 ABST का सरल अर्थ (पशुपालक भी समझें)
ABST (Antibiotic Sensitivity Test) एक प्रयोगशाला जांच है जो दूध के सैंपल से यह पता लगाती है कि उसमें कौन-सा बैक्टीरिया है (कल्चर) और वह बैक्टीरिया कौन-सी एंटीबायोटिक से मरता है (सेंसिटिव) या नहीं मरता (रेजिस्टेंट)।
इसे आप ऐसे समझें:
- बिना ABST इलाज = अंदाजे से ताला खोलने की चाबी चुनना
- ABST के साथ इलाज = उसी ताले की सही चाबी चुनना
5.2 ABST किन मामलों में “मस्ट” हो जाता है?
- मल्टीपल क्वार्टर मास्टाइटिस
- बार-बार रिपीट होने वाला मास्टाइटिस
- पहले 48–72 घंटे में expected response न मिले
- दूध बहुत watery/फाउल या systemic signs हों
- फार्म में अनेक पशु प्रभावित हों (outbreak tendency)
5.3 ABST रिजल्ट आने में 3–5 दिन – तब तक क्या?
फील्ड में ABST रिजल्ट प्रायः 3–5 दिन में आता है। इस बीच कई केस supportive care + एक उचित systemic antibiotic (वेट निर्णय अनुसार) से recover हो सकते हैं। लेकिन ABST कराने का निर्णय शुरुआती दिन में ही लिया जाए तो:
- फेल होने पर “शिफ्ट” जल्दी और सही दिशा में होता है
- अनावश्यक 2–3 दवाएँ बदलने की जरूरत नहीं पड़ती
- कुल लागत घटती है और रिकवरी का समय कम होता है
पशुपालक के लिए व्यावहारिक संदेश: यदि आपके क्षेत्र में ABST सुविधा है, तो डॉक्टर से कहें कि सैंपल पहले दिन ही लेकर भेज दें। यदि डॉक्टर “Caravan” में हैं या आप तक डॉक्टर की पहुंच है, तो सैंपलिंग उसी समय करवा लें।
6) ABST के लिए “सही सैंपलिंग” – 5 ml डिस्पोजेबल सिरिंज विधि (Step-by-step)
ABST की विश्वसनीयता में सबसे बड़ा रोल सैंपल की sterility का है। गलत सैंपलिंग से contamination हो सकता है और रिपोर्ट भ्रामक हो सकती है।
6.1 क्या-क्या चाहिए?
- 5 ml disposable syringe (नई/sterile)
- Spirit swab या iodine
- मार्कर/लेबल
- कूल बॉक्स/थर्मोकोल (यदि संभव)
6.2 सैंपलिंग प्रक्रिया
- Step-1: थन/टीट को पानी से धोकर पूरी तरह सुखाएँ (गीला टीट contamination बढ़ाता है)।
- Step-2: teat end को spirit/iodine से डिसइंफेक्ट करें।
- Step-3: दूध की 1–2 धार फेंक दें (teat canal के दूषित अंश हटते हैं)।
- Step-4: 5 ml syringe को खोलें, needle लगाने की आवश्यकता नहीं (अक्सर बिना needle भी दूध आसानी से खिंच जाता है)।
- Step-5: syringe के मुंह को teat end के पास रखकर direct दूध खींचें और 4–5 ml तक भर लें।
- Step-6: syringe का cap लगाएँ (या sterile तरीके से बंद करें)।
- Step-7: लेबल करें: पशु संख्या/नाम, कौन-सा क्वार्टर (LF/RF/LH/RH), तारीख-समय।
- Step-8: सैंपल को ठंडा रखें और 6–12 घंटे में लैब भेजें (24 घंटे से अधिक न हो तो बेहतर)।
क्यों सिरिंज बेस्ट है? क्योंकि यह sterile, leak-proof और contamination-resistant होता है। कंटेनर/डिब्बों में कई बार ढक्कन, धूल, हाथ से contamination हो जाता है।
7) क्लिनिकल वर्गीकरण: Mild, Severe, Toxic – निर्णय कैसे लें?
वेट निर्णय के लिए mastitis को severity के आधार पर समझना उपयोगी है:
- Mild: केवल दूध में फ्लेक्स/थक्के; पशु सामान्य; बुखार नहीं।
- Moderate/Severe: दूध में स्पष्ट बदलाव + थन दर्द/गर्म; बुखार 102–104°F; भूख घट सकती है।
- Toxic/Peracute: तेज बुखार/या कभी hypothermia, सुस्ती, डिहाइड्रेशन, ठंडे कान, watery milk, shock के लक्षण।
मल्टीक्वार्टर + 103°F + दूध सफेद/नॉर्मल जैसे केस अक्सर severe group में आते हैं, जहाँ systemic antibiotic + intramammary + supportive therapy की भूमिका बहुत महत्वपूर्ण होती है।
8) Levofloxacin और Gentamicin: वैज्ञानिक व्याख्या (Vet-level depth)
8.1 Levofloxacin (Fluoroquinolone वर्ग)
Levofloxacin DNA gyrase / topoisomerase IV को inhibit करके बैक्टीरिया के DNA replication को रोकता है। इसकी विशेषताएँ:
- Concentration-dependent killing (उचित डोज पर बेहतर killing)
- अच्छी tissue penetration (उदर/थन टिशू सहित)
- Systemic infection को कंट्रोल करने में सहायक
- Once daily dosing से field compliance अच्छा
Clinical भूमिका: मल्टीक्वार्टर, बुखार, systemic involvement, या जब ABST में Levo sensitive हो।
सावधानी/वेट विचार:
- Fluoroquinolones “रूटीन” में न हों; ABST/क्लिनिकल निर्णय से ही
- अनावश्यक संयोजन (दो quinolone साथ) नहीं
- Withdrawal पालन जरूरी (milk residue risk)
8.2 Gentamicin (Aminoglycoside वर्ग)
Gentamicin 30S ribosomal subunit पर काम करके protein synthesis disrupt करता है। इसकी विशेषताएँ:
- बैक्टीरिया को तेज़ी से मारने की क्षमता (विशेषकर Gram-negative और कुछ Gram-positive पर)
- स्थानीय उपयोग (intramammary) में bacterial load जल्दी घटता है
- कई फील्ड सेटअप में cost-effective
महत्वपूर्ण: Gentamicin का systemic use renal toxicity के कारण सावधानी मांगता है। लेकिन intramammary उपयोग में भी:
- अच्छी sterility
- उचित dilution (teat mucosa पर irritant effect कम)
- क्लिनिकल मॉनिटरिंग
- Withdrawal कठोर
क्यों कई बार Gentamicin बेहतर रिजल्ट देता है? जब field में beta-lactam resistance बढ़ जाती है, तब aminoglycoside sensitivity कुछ क्षेत्रों में तुलनात्मक रूप से बनी रहती है। इसी कारण ABST में कई केस “Genta sensitive” निकलते दिखते हैं।
9) “ABST guided line” का व्यावहारिक प्रभाव: तेज़ रिजल्ट, कम खर्च, कम resistance
फील्ड अनुभव में अक्सर यह देखा जाता है:
- ABST रिजल्ट आने से पहले कई केस supportive + उचित systemic से stabilize हो जाते हैं
- यदि Ceftriaxone/Cefoperazone resistant आएं, तो तुरंत वही दवा छोड़कर “sensitive” लाइन अपनाने पर रिकवरी तेज़ होती है
- अनावश्यक 2–3 महंगी दवाओं का खर्च बचता है
यहाँ संदेश स्पष्ट है: ABST के बिना आप कभी-कभी सही दवा चुन जाएंगे, पर कई बार नहीं। ABST आपको “बार-बार ट्रायल” से बचाता है।
10) उपचार के गैर-दवाई हिस्से (Supportive + Management): बिना इनके एंटीबायोटिक अकेली हार सकती है
10.1 बार-बार स्ट्रिपिंग (Frequent stripping)
- 4–6 बार/दिन infected milk निकालना bacterial load घटाता है
- थन के भीतर toxins/enzymes कम होते हैं
10.2 मिल्किंग हाइजीन
- अलग कपड़ा/टॉवल, संक्रमित पशु अंत में दूधें
- प्रि-डिप/पोस्ट-डिप की आदत
10.3 दर्द/सूजन नियंत्रण
- NSAIDs fever और inflammation घटाते हैं, appetite/rumen सुधारते हैं
- Severe cases में fluids, electrolytes, calcium सपोर्ट मदद करता है
10.4 पोषण/इम्युनिटी
- ऊर्जा/प्रोटीन संतुलन, मिनरल मिक्सचर
- Vit E/Se (वेट निर्णय अनुसार) से immunity supportive
11) पशुपालक क्या करें? (Action Points)
- मास्टाइटिस दिखते ही “आज ही” डॉक्टर को बुलाएँ।
- डॉक्टर से कहें: “ABST के लिए सैंपल पहले दिन ले लें।”
- यदि संभव हो तो 5 ml सिरिंज से sterile सैंपल की व्यवस्था रखें।
- इलाज के दौरान दूध डिस्कार्ड करें (residue/मानव स्वास्थ्य कारण)।
- कोर्स अधूरा न छोड़ें।
- फार्म की milking hygiene सुधारें—वरना केस लौटेगा।
12) निष्कर्ष
आज के समय में मास्टाइटिस का सबसे बड़ा समाधान “सबसे मजबूत” एंटीबायोटिक नहीं है, बल्कि सबसे सही चुनी गई एंटीबायोटिक है। ABST इसी “सही चुनाव” का वैज्ञानिक तरीका है। कई फील्ड परिस्थितियों में जहाँ सामान्य सेफालोस्पोरिन (जैसे Ceftriaxone, Cefoperazone) रेजिस्टेंट हो चुके हैं, वहाँ ABST आधारित Levofloxacin और Gentamicin लाइन सही मॉनिटरिंग के साथ तेज़, किफायती और प्रभावी विकल्प बन सकती है।
कानूनी/नैतिक डिस्क्लेमर (बहुत महत्वपूर्ण)
यह लेख केवल Registered Veterinarians की शैक्षणिक व क्लिनिकल गाइडेंस हेतु लिखा गया है। पशुपालक स्वयं एंटीबायोटिक/इंट्रामैमरी दवाओं का उपयोग न करें। गलत उपयोग से पशु को नुकसान, दूध में drug-residue, और antibiotic resistance बढ़ सकती है। उपचार का निर्णय केवल योग्य पशु-चिकित्सक द्वारा केस-एग्जामिनेशन और उपलब्ध जाँच (ABST आदि) के आधार पर लिया जाना चाहिए।
